Zdravljenje raka dojke
Možnosti zdravljenja posamezne bolnice so odvisne od številnih dejavnikov, ki jih je treba pred uvedbo zdravljenja natančno proučiti. Ti dejavniki so: starost bolnice, menopavzno stanje, biološke lastnosti njenega tumorja, razširjenost bolezni ter pridružene bolezni.
Za pridobitev informacije o bioloških značilnostih tumorja, ki je ključnega pomena pri odločitvi o vrsti zdravljenja, moramo pridobiti tkivo tumorja. To naredimo z biopsijo. Sledi patohistološka preiskava odvzetega materiala, ki nam poda informacije o stopnji malignosti raka, invazivnosti, prisotnosti hormonskih receptorjev ter receptorja za rastni dejavnik HER-2 v tumorskih celicah.
Po pridobitvi vseh podatkov se odločitev o vrsti zdravljenja sprejme na interdisciplinarnih konzilijih, na katerih sodelujejo zdravniki različnih strok (internisti, onkologi, radioterapevti, kirurgi). Zdravljenje raka dojke je običajno kombinirano in večinoma zajema kirurško odstranitev tumorja, obsevanje in eno izmed vrst sistemskega zdravljenja.
Kirurško zdravljenje
Večina bolnic z operabilnim rakom dojke začne zdravljenje z operacijo. Velike tumorje, predvsem pa lokalno napredovale tumorje, med katere sodi tudi vnetni rak, je običajno treba najprej zdraviti s sistemskim zdravljenjem (kemoterapija), čemur sledi kirurška odstranitev. Kirurg odstrani tumor ali celotno dojko, v primeru prizadetosti istostranskih pazdušnih bezgavk pa tudi te. Izbira vrste operacije je odvisna od velikosti in lege tumorja ter prizadetosti bezgavk.
VRSTE OPERACIJ
1. Odstranitev tumorja z delom dojke:
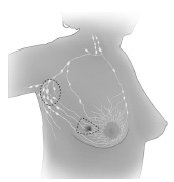 Poseg se imenuje tumorektomija ali kvandrantektomija, saj je odstranjen le del dojke z varnostnim plaščem zdravega tkiva.
Poseg se imenuje tumorektomija ali kvandrantektomija, saj je odstranjen le del dojke z varnostnim plaščem zdravega tkiva.
Hkrati se odstrani tudi varovalna bezgavka ali po potrebi vse pazdušne bezgavke. Več informacij o odstranitvi bezgavk.
2. Odstranitev celotne dojke:
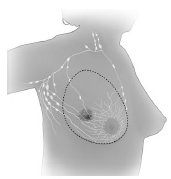 Mastektomija je poseg, pri katerem dojko odstranijo v celoti, skupaj z ovojnico velike prsne mišice, a brez pazdušnih bezgavk.
Mastektomija je poseg, pri katerem dojko odstranijo v celoti, skupaj z ovojnico velike prsne mišice, a brez pazdušnih bezgavk.
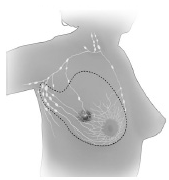 Modificirana radikalna mastektomija je poseg, pri katerem odstranijo celo dojko, skupaj z ovojnico velike prsne mišice ter istostranskimi pazdušnimi bezgavkami.
Modificirana radikalna mastektomija je poseg, pri katerem odstranijo celo dojko, skupaj z ovojnico velike prsne mišice ter istostranskimi pazdušnimi bezgavkami.
Po operaciji je na željo bolnice možna tudi rekonstrukcija dojke. Ta poseg se lahko izvede takoj po odstranitvi dojke (takojšnja rekonstrukcija) ali pa pozneje. Rekonstrukcijo izvede kirurg z izkušnjami na področju rekonstrukcije dojk. Več informacij lahko preberete v poglavju Rekonstrukcija dojke.
Dokazano je, da je preživetje bolnic, ki so bile zdravljene z ohranitveno operacijo, ki ji je sledilo obsevanje, enako preživetju bolnic, ki so bile zdravljene z modificirano radikalno mastektomijo.
3. Operacije pazdušnih bezgavk:
V večini primerov pred posegom na dojki kirurg naredi biopsijo prve bezgavke (angl. sentinel node). Tumor namreč najprej zaseva po limfnih poteh v področno bezgavčno ložo (običajno pazdušno). Če je do zasevanja že prišlo, predstavlja ta bezgavka namreč prvo mesto zasevanja. Da bi ugotovili prizadetost prve bezgavke, ob tumor pred operacijo vbrizgajo radioaktivni izotop ali modrilo, med operacijo pa kirurg s pomočjo detektorja gama žarkov ali obarvanja limfnih vodov/bezgavk poišče prvo bezgavko in jo odstrani ter pošlje na patološki pregled. Če patolog ugotovi prisotnost tumorskih celic, sledi odstranitev vseh pazdušnih bezgavk. V nasprotnem primeru ta ni potrebna.
Odstranitev pazdušnih bezgavk pušča posledice. Na operativnem mestu so lahko poškodovani drobni živci, posledica je gluha koža, bolečina, mravljinčenje v tem področju. Pogosto se pri bolnicah, ki so jim odstranili pazdušne bezgavke, pojavi otekanje roke. Običajno se oteklina pojavlja 6 mesecev do nekaj let po operaciji. Lahko je prehodna, včasih pa ostane trajna. Za omilitev otekanja se priporočata nošnja elastične rokavice in limfna drenaža.
Roko in dlan na strani, na kateri je bila operacija izvedena, je treba varovati vse nadaljnje življenje. Za to so potrebni naslednji ukrepi:
- na prizadeti roki se ne sme nositi tesno prilegajočih se oblačil ali nakita;
- ročno torbico ali prtljago je treba nositi v drugi roki;
- za odstranjevanje dlak pod pazduho je treba uporabljati električni brivnik, da bi se izognili urezninam;
- dajanje injekcij, odvzemanje krvi in merjenja krvnega tlaka je treba izvajati na drugi roki;
- pri delu na vrtu in uporabi močnih čistilnih sredstev je treba nositi rokavice, saj je zaradi motenega odtekanja limfe roka bolj dovzetna za okužbe;
- nohte je treba skrbno negovati in se izogibati rezanju kože okoli nohtov;
- na prizadeti roki in dlani se je treba izogibati opeklinam in opeklinam zaradi sonca.
Le redko je posledica omejena gibljivost rame. Preprečimo jo lahko s pravočasno fizioterapijo. Več tednov po operaciji se lahko v predelu pazduhe nabira tekočina (serom). Včasih so zato potrebne izpraznilne punkcije.
4. Rekonstrukcija dojke po mastektomiji
Po odstranitvi cele dojke je priporočeno nošenje zunanje prsne proteze, ki jo bolnica pričvrsti na kožo ali pa vstavi v nedrček.
Možna pa je tudi rekonstrukcija dojke, ki je lahko takojšnja (takoj po odstranitvi dojke) ali pa odložena (po določenem času po odstranitvi dojke).
Za rekonstrukcijo lahko uporabimo lastno tkivo (avtologna rekonstrukcija) ali vsadke (implantate). Pri avtologni rekonstrukciji lahko odvzamemo tkivo (kožo, mišice in maščobno tkivo) iz različnih delov telesa, npr. s področja pod trebuhom, s hrbta ali iz zadnjice. Prednost te metode je manjša možnost zavrnitvene reakcije ali zapletov v smislu reakcije organizma na tujek. Pri rekonstrukciji z vsadki je včasih pred vstavitvijo implantata potrebno predhodno raztegovanje kože z začasnim ekspanderjem.
Obsevanje
Obsevanje je način zdravljenja raka z visokoenergijskimi delci. Vodi ga zdravnik radioterapevt. Namen zdravljenja z obsevanjem omejenega raka dojke je uničenje rakavih celic, ki lahko ostanejo v dojki po odstranitvi tumorja. S tem se zmanjša število lokalnih ponovitev bolezni. Zato se po kirurškem posegu, pri katerem je bila dojka ohranjena, izvede tovrstno zdravljenje. Včasih se zdravljenje z obsevanjem, v odvisnosti od velikosti tumorja in drugih dejavnikov, izvede tudi po mastektomiji.
Pred pričetkom zdravljenja je potrebna priprava na simulatorju, ki nam pomaga načrtovati področje, ki bo obsevano. To takoimenovano obsevalno polje zarišemo na kožo z vodoodpornimi barvami. V primeru, da ima bolnica prizadete več kot 3 pazdušne bezgavke, obsevamo tudi ložo nad ključnico, tudi pri bolnicah, pri katerih je bila dojka v celoti odstranjena. Načrtovanju sledi vsakodnevno obsevanje, ki traja 2 do 5 minut in traja 4 do 5 tednov.
Radioterapija ima pomembno mesto tudi pri razširjeni bolezni. Tako obsevamo kostne zasevke, zasevke v možganih in možganskih ovojnicah, lokalne ponovitve, zasevke, ki povzročajo pritisk na živčne pleteže, dihalne poti, krvavitve in bolečine. Namen takega obsevanja ni ozdravitev, temveč zmanjšanje težav, ki jih zasevki povzročajo.
Neželeni učinki obsevanja
V drugem ali tretjem tednu po obsevanju se pojavijo spremembe na koži, kot so suha, pordela, luščeča se koža, ki so najpogostejše v predelu pazduhe in v gubi pod dojko. Le redko se na teh mestih razvijejo površinske opekline. Potrebno je redno umivanje obsevanega predela z vodo ali s sredstvi, ki kože ne dražijo. Včasih se v predelu dojke razvije oteklina in blaga bolečina, ki je prehodna. Obsevano mesto pa lahko tudi več mesecev ostane nekoliko občutljivo, pordelo. Koža se včasih temneje obarva in včasih so te spremembe trajne. Bolnica med obsevanjem ni radioaktivna in se lahko druži z otroki in nosečnicami.
Sistemsko zdravljenje
Sistemsko zdravljenje v onkologiji pomeni uporabo učinkovin z namenom delovati na vse rakaste celice v telesu. S sistemskim zdravljenjem lahko bolnik prične po odstranitvi tumorja ali pred njo. V prvem primeru govorimo o dopolnilnem ali adjuvantnem zdravljenju. Če prejme sistemsko terapijo pred operacijo, govorimo o neoadjuvantnem ali predoperativnem sistemskem zdravljenju.
Sistemsko zdravljenje ima pomembno mesto tudi v zdravljenju razširjenega raka dojke.
Vrste sistemskega zdravljenja:
Kemoterapija
Pri kemoterapiji se zdravila (citostatiki) uporabljajo, da bi uničili rakave celice po celotnem telesu. Kemoterapija v glavnem sestoji iz kombinacije citostatikov, ki se jih največkrat daje v obliki infuzije v veno (intravensko). Dajemo jih lahko tudi preko centralnega venskega katetra s podkožnim rezervoarjem. Zdravljenje poteka po preizkušenih shemah v rednih časovnih razmakih, ki jih imenujemo ciklusi in si sledijo na 3 do 4 tedne. Nekateri citostatiki pa so na voljo v obliki tablet ali kapsul, ki jih bolnice po navodilih zdravnika prejemajo doma. Zdravnik lahko za zdravljenje raka dojke predpiše različne vrste citostatikov kot monoterapijo ali v kombinaciji.
Od vrste citostatikov je odvisno, ali jih bolnica prejema ambulantno ali pa je potrebno krajše bivanje v bolnišnici. Zdravljenje s kemoterapijo vodi zdravnik internist onkolog. Izbira vrste citostatika in število prejetih krogov so odvisni predvsem od razširjenosti bolezni, bioloških lastnosti tumorja, zdravstvenega stanja bolnice in v primeru razširjene bolezni predhodnega zdravljenja.
Pred vsakim ciklom kemoterapije bolnico pregleda zdravnik internist onkolog, ki na podlagi natančnejšega izpraševanja, pregleda in izvidov krvnih preiskav presodi, kako nadaljevati zdravljenje. Včasih je zaradi neželenih učinkov zdravljenje treba odložiti oziroma zmanjšati odmerek citostatikov.
Dopolnilno zdravljenje traja običajno od 4 do 6 ciklov, zdravljenje razširjene bolezni pa je individualno glede na učinek zdravljenja ter pojav neželenih učinkov.
Neželeni učinki zdravljenja s citostatiki so posledica učinka na zdrave celice, ki jih kemoterapija prav tako prizadene. Zdrave celice se obnavljajo, zato so neželeni učinki prehodne narave. Citostatiki delujejo predvsem na hitrorastoče celice, zato so te med zdravljenjem najpogosteje prizadete: kostni mozeg, celice prebavil (usta, požiralnik, želodec, črevesje), celice lasišča. Tako so med najpogostejšimi neželenimi učinki kemoterapije: zavora delovanja kostnega mozga in povečana dovzetnost za okužbe, vnetje sluznic, zlasti ustne sluznice, slabost in bruhanje ter začasna izguba las.
Neželene učinke lahko največkrat preprečimo ali vsaj omilimo, zato se zdravnik in medicinska sestra pred uvedbo zdravljenja z bolnico pogovorita o možnih neželenih učinkih in ukrepih za njihovo preprečevanje in zdravljenje.
Najpogostejši neželeni učinki kemoterapije in njihovo preprečevanje ter zdravljenje
1. Okvara kostnega mozga
Citostatiki najbolj okvarijo dozorevanje belih krvničk v kostnem mozgu, razvije se nevtropenija (zmanjšanje števila nevtrofilcev v krvi), zaradi česar se zmanjša odpornost proti okužbam. Ta učinek je najbolj izražen 7. do 14. dan po prejetem zdravljenju. Zato je ob pojavu zvišane telesne temperature nad 38 st. Celzija, kar pomeni veliko verjetnost okužbe, nujno treba obiskati družinskega zdravnika, ki opravi preiskavo krvi in po potrebi uvede antibiotično zdravljenje. Zdravnik onkolog pa ob naslednjih ciklih presodi, ali je potrebno zdravljenje z rastnimi faktorji za zvečanje števila belih krvničk. Redkeje je prizadeto dozorevanje rdečih krvničk, kar lahko vodi do slabokrvnosti. Včasih je potrebno zdravljenje s transfuzijo krvi ali zdravljenje z injekcijami rastnega faktorja, ki poveča nastajanje rdečih krvničk. Še redkeje je moteno dozorevanje krvnih ploščic (trombocitov), kar lahko vodi do povečane nagnjenosti h krvavitvam.
2. Vnetje sluznice prebavil
Pogosto se razvije vnetje ustne sluznice, včasih z razjedami, ki se lahko okužijo. Zato je v obdobju zdravljenja treba izvajati skrbno ustno nego z rednim izpiranjem ustne votline. Najbolj priporočljivo je izpiranje z žajbljevim čajem ali s pripravljenimi raztopinami za izpiranje ust. Če se v ustih pojavijo razjede, je včasih potrebno lokalno zdravljenje z izdelki, ki vsebujejo antimikrobne in protiglivične sestavine, le redko pa je potrebno sistemsko zdravljenje z antibiotikom. V času vnetja se priporoča uživanje mehke, nezačinjene hrane; v primeru nezmožnosti uživanja hrane in tekočin je potrebna oskrba v bolnišnici. Pred pričetkom zdravljenja s kemoterapijo je priporočljiva sanacija obolelega zobovja. Sicer se med samim zdravljenjem s kemoterapijo večji posegi na zobeh odsvetujejo. Če so ti posegi nujno potrebni, je pred posegom treba opraviti laboratorijske preiskave krvi za določitev števila belih krvničk (v nekaterih primerih tudi krvnih ploščic) in pred posegom uvesti antibiotično zaščito. Prizadetost sluznice prebavil se kaže tudi z bolečinami ob požiranju, pekočimi bolečinami v žlički, drisko, kar lahko blažimo z zdravili.
3. Slabost in bruhanje
Večina bolnic kot najpogostejši razlog strahu pred pričetkom zdravljenja s kemoterapijo navaja strah pred bruhanjem in slabostjo. Ta strah je odveč, saj imamo danes na voljo številna zelo dobra zdravila za preprečevanje in zdravljenje slabosti ter bruhanja – antiemetike. Izbira antiemetika je odvisna od vrste sheme predpisane kemoterapije ter od nagnjenosti posamezne bolnice k slabosti oziroma bruhanju. Tako so npr. k slabosti in bruhanju bolj nagnjene bolnice, pri katerih se je v preteklosti pogosteje pojavila potovalna slabost, ki so imele zelo izražene simptome slabosti in bruhanja v nosečnosti in podobno.
Pred uvedbo kemoterapije se zdravnik onkolog z bolnico natančno pogovori o vrsti, kombinaciji in času trajanja jemanja antiemetikov. Po potrebi se shema dajanja antiemetikov ob naslednjem ciklu spremeni.
4. Izguba las
Izguba las se pojavi približno 2 do 4 tedne po začetku zdravljenja. Vsi citostatiki ne povzročajo izgube las. Izguba las je prehodna, običajno ponovno začnejo rasti mesec dni po zaključenem zdravljenju.
5. Utrujenost
Med zdravljenjem s kemoterapijo se običajno pojavi utrujenost, ki se s številom prejetih ciklov stopnjuje. Priporočata se lahka telesna aktivnost in pravilna prehrana. Včasih je vzrok utrujenosti slabokrvnost, ki jo zdravimo z zdravili ali s transfuzijami. Le redko je potrebno zdravljenje z zdravili proti depresiji in pomirjevali.
6. Učinek na jajčnike
Nekatera zdravila za zdravljenje rakavih bolezni lahko škodljivo delujejo na jajčnike. Lahko pride do simptomov, ki se pojavijo v menopavzi (npr. oblivi vročine in suhost na območju nožnice). Menstruacija lahko postane neredna ali izostane, lahko se pojavi neplodnost; pri ženskah, starejših od 35 let, je neplodnost lahko trajna.
7. Neželeni učinki ob uporabi kemoterapije
Nekateri citostatiki, ki v žilo ne tečejo pravilno (strokovno temu rečemo ekstravazacija), lahko poškodujejo tkivo v okolici. V takem primeru je treba prizadeto mesto takoj oskrbeti, včasih so potrebna posebna zdravila. Le redko je potrebno prizadeto mesto kirurško oskrbeti.
Občutek bolečih žil v predelu roke po prejeti kemoterapiji lahko pomeni vnetje žil (flebitis). Priporoča se hlajenje obolelega mesta in blaženje z mazili, kot so lokalni tromboflebitiki.
Možen je pojav tudi drugih neželenih učinkov, nekateri so vezani le na določene vrste citostatikov.
Hormonsko zdravljenje
Hormonsko zdravljenje je učinkovito le pri hormonsko odvisnih rakih, kar pomeni, da je v tumorju treba dokazati prisotnost hormonskih receptorjev (estrogenski in progesteronski receptorji). Le-ti so izraženi pri 60 do 80 % bolnic z rakom dojke.
Rakave celice hormonsko odvisnih rakov za svojo rast potrebujejo spodbudo hormonov. Namen hormonskega zdravljenja je čim bolj zmanjšati raven ženskih spolnih hormonov ali preprečiti njihovo vezavo na receptorje v rakavih celicah. Hormonsko zdravljenje predpisujemo kot dopolnilno ali v zdravljenju razširjene bolezni. Dopolnilno hormonsko zdravljenje zmanjša možnost razsoja in ponovitve bolezni ter zmanjša tveganje za ponovitev raka na drugi dojki.
Zdravnik onkolog se o uvedbi vrste in trajanja hormonskega zdravljenja odloči na podlagi hormonske odzivnosti ter drugih bioloških značilnosti tumorja, starosti bolnice, menopavznega stanja ter pridruženih bolezni. Dopolnilno zdravljenje traja 5 do 7 let, hormonsko zdravljenje razširjene bolezni pa traja do napredovanja bolezni.
Tarčno zdravljenje z biološkimi zdravili
Med tarčnimi zdravili se za zdravljenje raka dojke uporabljajo monoklonalna protitelesa, ki delujejo le na rakave celice, ki imajo čezmerno izražen receptor HER2. Zato se terapija lahko predpiše le bolnicam, katerih rakave celice izražajo receptor HER2. Le-ta je čezmerno izražen le pri 15 do 25 % bolnic z rakom dojke. Izraženost receptorja potrdimo na vzorcih, odvzetih iz tumorja.
Simptomatsko zdravljenje
Simptomatsko zdravljenje je zdravljenje simptomov običajno razširjene bolezni. Simptome, kot so kašelj, težko dihanje, slabost in bruhanje, zaprtje, nespečnost in drugi, zdravimo s takoimenovanimi simptomatskimi zdravili. Tako uporabljamo različna protibolečinska zdravila, zdravila proti kašlju, odvajala in druga zdravila. Včasih so za omilitev težav potrebni manjši posegi, kot sta plevralna punkcija za olajšanje dihanja pri nabiranju tekočine v plevralnem prostoru ali razbremenitvena punkcija pri nabiranju tekočine v trebušni votlini. Običajno je simptomatsko zdravljenje potrebno pri razširjeni obliki bolezni, ko so možnosti druge vrste zdravljenja izčrpane. S sodobnimi zdravili simptome v veliki meri olajšamo. Včasih pa je simptomatsko zdravljenje potrebno med samim specifičnim sistemskim zdravljenjem, največkrat zaradi simptomov, ki so posledica zdravljenja.
Klinične raziskave
To so postopki, v katerih proučujemo varnost in učinkovitost zdravljenja raka. Ti projekti so skrbno načrtovani in potekajo po natančno določenih protokolih. V onkologiji običajno v kliničnih raziskavah primerjajo varnost in učinkovitost že dokazano učinkovitega »starega« zdravila z novejšim. Učinkovitost novega zdravila je pred tem že dokazana v tako imenovanih raziskavah faze I in II. Sodelovanje v kliničnih raziskavah bolnicam omogoča zgodnji dostop do potencialno učinkovitejšega zdravljenja. V primeru, ko so možnosti standardnega zdravljenja že izčrpane, je sodelovanje v teh raziskavah še ena dodatna možnost zdravljenja. Običajno so takšne raziskave multicentrične, kar pomeni, da potekajo v več ustanovah, običajno v več državah hkrati. Sodelovanje v teh raziskavah je vedno prostovoljno, bolnik mora privoliti s podpisom. Poleg potencialno boljšega zdravljenja lahko s sodelovanjem v klinični raziskavi bolniki pripomorejo k pridobitvi novih znanj, ki lahko pomagajo pri zdravljenju drugih bolnikov.
Besedilo je recenzirala doc. dr. Simona Borštnar.
